骨髓瘤动态
多发性骨髓瘤专病门诊开诊多学科诊疗(M3DT)多维助力
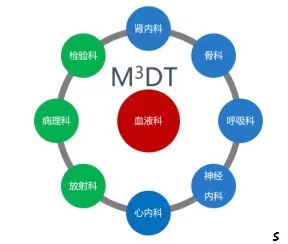
多发性骨髓瘤(MM)是一种恶性浆细胞疾病,在血液系统肿瘤中排名第二。该病起病隐匿,发病时临床表现复杂,多以骨痛、肾功能损伤、胸闷、感染等首发症状就诊,临床的漏诊、误诊率高达60%以上,很多患者因得不到及时的诊断而延误病情,极大地影响了病人的生存期。另外骨髓瘤患者多为伴有多种合并症的老年群体,对药物的耐受性差,出现并发症和合并症时也需要多学科的协助。基于以上原因,常州二院血液科专门针对这一病种,联合骨科、肾内科、神经内科、检验科、放射科等成立多发性骨髓瘤多学科合作(MM-MDT即M3DT)专家组。组建诊疗团队以患者为中心,提高多发性骨髓瘤的早期诊断率,让患者“一站式”得到更加规范化、标准化、科学化的治疗。同时,多学科联合诊疗模式也是医学发展的新方向,它有利于迅速集中优势医疗资源攻克疑难杂症,真正践行医院“以病人利益为中心”的理念。
多学科协作的第一步是相关科室的专家提高对多发性骨髓瘤的认识。能够在早期阶段发现这部分患者,使患者得到合理治疗,即早期发现患者并及时转诊。多发性骨髓瘤早期诊断不易,但根据骨髓瘤疾病特点,也是有迹可循,相关科室对于有骨髓瘤核心症状患者需留意生化指标、免疫球蛋白特点,疑似患者建议行血清蛋白电泳筛查M蛋白。早前,血液科联合检验科利用电子信息系统对检验指标设限来筛选可疑患者,提高早期诊断率,并做到绿色通道定向转诊,联合诊治,为患者早期积极治疗争取时间。 多学科协作的第二步是诊断后治疗。在初始治疗阶段,骨髓瘤患者各个阶段可能出现各种各样的合并症需要其他学科的辅助。 M3DT团队诊疗 M M合并周围神经病变十分常见,可能与疾病本身有关 ,也可能为治疗(如硼替佐米 、沙利度胺等药物)毒性反应。药物相关的神经毒性常常致使患者出现四肢麻木、纳差、焦虑症状,有的在停药半年麻木症状仍未好转。对于出现周围神经病变的患者,MDT团队神经内科的积极参与,给予充分的神经检查及症状评估、以及电生理检查等手段 ,有助于早期明确周围神经病变的性质和程度,对周围神经病变的治疗提供帮助,提高了患者治疗的依从性,保证患者治疗的延续性。 肾功能损害是多发性骨髓瘤最常见、也是严重的并发症之一。 初诊时20%~50%的患者存在肾功能不全,经过积极有效的抗骨髓瘤治疗后部分患者的肾功能可恢复。初始化疗时建议充分水化碱化、利尿疏通肾小管,减少M蛋白对肾脏的损害进而改善肾功能,但肾功能不全的患者往往合并心功能不全需要限水,如何更好的管理液体进出量、改善患者心功能需要心内科的辅助。对于严重肾损害的患者,肾内科可以通过高截留量血液透析(HCO-HD)清除血液中已产生的游离轻链,避免进一步加重肾损害,逆转已损伤的肾功能,同时维持性血液透析为整个治疗保驾护航。通过血液科、肾内科、心内科联合治疗显著提高了骨髓瘤相关肾损害的治疗效果,大大改善了患者的肾脏生存率以及整体预后。 多发性骨髓瘤骨病在骨髓瘤患者中的发生率高达80%以上,溶骨性病变导致的病理性骨折、脊髓压迫等可引起严重的骨痛甚至截瘫的可能。大多数骨髓瘤骨病可通过内科系统性治疗得到有效控制,但在一些特定情况下通过骨科早期手术干预治疗可为患者后续的治疗创造条件。骨骼病变的管理也需要骨科充分参与协作,如骨水泥手术、椎体成形术等外科手段对于MM相关骨折的治疗、严重骨痛的控制、脊髓压迫的防治具有重要意义。 血液科多发性骨髓瘤多学科协作组自2017年创办以来,得到了院领导及临床各相关科室负责人的高度重视和支持,取得了明显的效果。骨科、肾内科等科室的相关疑似骨髓瘤患者经由MDT团队得到了及时有效的诊断,确诊的患者定向转诊至血液科病房接受规范化的诊治。 为更好的服务及管理骨髓瘤患者,血液科在今年1月份开设常州首个骨髓瘤专病门诊,未来我们将继续发展骨髓瘤亚专科以期设立骨髓瘤专病病房,做到单中心整体化治疗。多年来,常州二院血液科立足于多发性骨髓瘤的国际发展前沿,针对骨髓瘤这一病种开展了多项基础及临床研究,同时结合科室自身优势制定了先进科学的诊治体系,将新型治疗手段如新药免疫靶向治疗、自体干细胞移植、CART细胞免疫治疗等应用于骨髓瘤患者,大大改善了患者的预后。
通知-骨髓瘤专病门诊已开诊: 多发性骨髓瘤发病率逐年增加,已经成为血液内科的常见病种,为方便广大患者就医,我院血液内科于1月1日起特开设骨髓瘤专病门诊。 门诊地址:常州二院阳湖院区门诊2楼B区2410室 门诊时间:周二上午, 坐诊专家:卢绪章主任医师、韩文敏副主任医师轮流坐诊 哪些情况可以挂骨髓瘤专病门诊? 一、如果你出现以下骨髓瘤疑似症状可进一步检查明确诊断: 1、不明原因的腰痛,且持续不缓解,尤其反复发生腰椎压缩性骨折时; 2、不明原因的骨折,也就是病理性骨折;
|