病史概要
患者性别:女,61岁(身高 165cm,体重70kg,体表面积1.883m2)
主诉:
因“体检发现免疫球蛋白增高半年余”于2013-01-26入院
现病史:
患者2012-06-12体检发现球蛋白41.9g/L,当时未重视,其后半年一直无明显不适。2012-12-25复查球蛋白48.1g/L,无发热、骨痛、体重减轻、四肢麻木等不适
既往史:
既往体健
家族史
家族中无恶性肿瘤病史
入院查体:
BP 120/60mmHg,全身皮肤无黄染、皮疹,双侧颈部、腋下可及肿大淋巴结约1-2cm,质中,无压痛,两肺呼吸音粗,啰音未及,心率80次/分,律齐,腹软,无压痛,肝脾肋下未及。
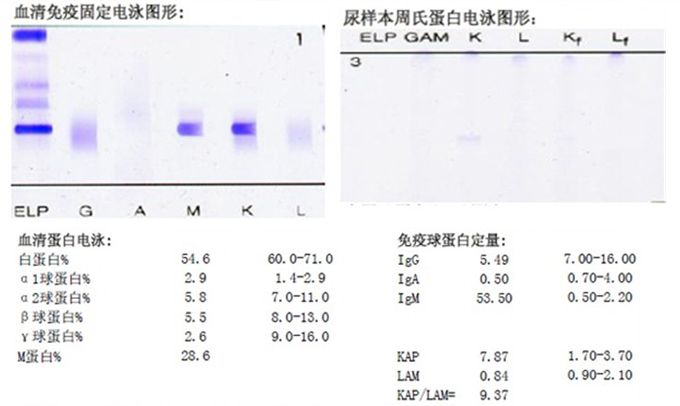
海斯特异常免疫球蛋白血症实验报告:
血清免疫固定电泳:IgM-KAP型M蛋白血症
免疫球蛋白定量:IgM 53.50g/L,KAP 7.87g/L
尿本周氏蛋白阴性
骨髓细胞学:浆细胞样淋巴细胞占7.5%
染色体:正常
FISH:未见1q21、D13S319、IgH、P53异常信号
异常免疫蛋白血症实验报告
血常规:WBC6.0×109/L,N2.43×109/L,Hb108g/L,PLT151.0×109/L
血β2微球蛋白:3.1mg/L
血沉:87mm/h
全身骨显像:未见异常。
胸+全腹部CT:双侧腋下、纵膈及腹腔、腹膜后多发小淋巴结影,最大径约1cm;脾肿大
B超:左锁骨上、双侧颈部淋巴结肿大,最大1.7×0.7cm;脾稍大(12.3×4.5cm)
肝炎病毒全套:HBsAb阳性,余均阴性
诊断
诊断:华氏巨球蛋白血症
积分:IPSS-WM 2分,中危
治疗经过
第一疗程:2013-02-04 血浆置换+RFC
血浆置换1900ml×2d,
R 600mg d0, FA 40mg d1-3, CTX 0.4 d1-3
第二疗程:2013-03-05 RFC
R 600mg d0, FA 40mg d1-3, CTX 0.4 d1-3
第三疗程:2013-04-15 RFC
R 600mg d0, FA 40mg d1-3, CTX 0.4 d1-3
第四疗程:2013-05-16 RFC
R 600mg d0, FA 40mg d1-3, CTX 0.4 d1-3
疗效评价
03-26海斯特异常免疫球蛋白血症实验报告:
血清免疫固定电泳:IgM-KAP型M蛋白血症
免疫球蛋白定量:IgM 20.70g/L,KAP 3.83g/L
03-27胸+全腹部CT:双侧腋下、纵膈、腹腔、腹膜后多发小淋巴结,直径小于1cm,较前好转 ;脾肿大
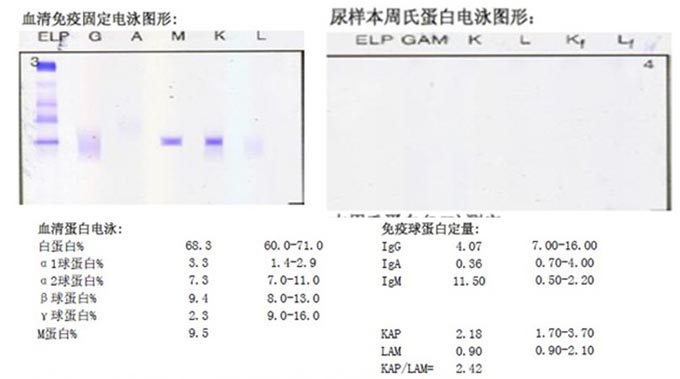
06-18海斯特异常免疫球蛋白血症实验报告:
血清免疫固定电泳:IgM-KAP型M蛋白血症
免疫球蛋白定量:IgM 11.5g/L,KAP 2.18g/L
治疗后免疫球蛋白实验报告
随访
定期复查免疫蛋白电泳、骨髓细胞学、血象、B超等。
讨论
原发性巨球蛋白血症的治疗仅用于有症状的患者,无症状的患者应该随访,直到疾病有进展证据时
当出现与疾病相关的血细胞减少、腺体或器官肿大、高粘滞的症状、严重的神经病变、淀粉样变、冷球蛋白血症、冷凝集疾病或有疾病变化迹象时要考虑立即治疗
血浆置换可直接、迅速有效地降低血液粘滞性,可以减少血液黏滞相关事件的发生,可以预防IgM爆发。
血浆置换降低IgM后,尽快联合使用利妥昔单抗或化疗,阻止M蛋白的进一步产生。
当IgM大于50g/L时,单用利妥昔单抗治疗效果差,并会加重高粘滞血症。
当疾病需要迅速控制,特别是高粘滞性,应用RFC或硼替佐米、地塞米松、利妥昔单抗联合治疗。
目前主要治疗药物为:烷化剂、核苷类似物、硼替佐米、利妥昔单抗
一线治疗方案:R+化疗 (FCR、DRC等)
硼替佐米也推荐用于一线治疗及复发难治病例,但对于有周围神经病变的患者不作为首选
R+核苷类似物:可用于一线治疗或挽救方案